Unternavigation
Maladie
Personne n’est épargné par la maladie. Si la fréquence et la gravité des affections varient d’un individu à l’autre, tout le monde est exposé à ce risque quotidien. En outre, de nombreuses maladies constituent des problèmes sociaux, à l’exemple des maladies infectieuses, comme le choléra, la tuberculose ou, plus récemment, le sida, et des maladies chroniques comme le cancer ou les troubles cardiovasculaires. Dans ces cas, ce n’est pas la seule vie de l’individu qui est menacée, mais bien la collectivité. C’est dire si la prévention de ces maladies doit aussi être considérée comme un problème politique. De nos jours, la santé et le bien-être individuel sont dès lors des biens sociaux et il en va de l’intérêt public de les préserver.
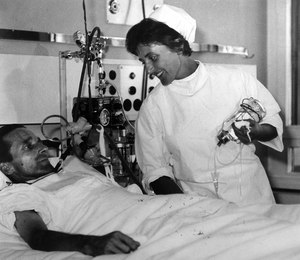
Les soins médicaux sont aujourd’hui la principale réponse à la maladie. Ils ont profondément évolué au cours des derniers siècles: grâce aux améliorations réalisées en matière d’hygiène et de nutrition, ainsi qu’aux progrès de la médecine, des maladies auparavant mortelles peuvent désormais être traitées. Entre 1880 et 2010, l’espérance de vie moyenne en Suisse a doublé, passant de 40 à 80 ans pour les hommes et 84 ans pour les femmes. Les professions de la santé évoluent en parallèle. Avant 1800, les soins de santé n’étaient prodigués qu’en petite partie par des médecins qualifiés. En effet, barbiers-chirurgiens, accoucheuses et autres guérisseurs sans formation académique s’occupaient aussi de la santé de la population. C’est au XIXe siècle que la profession de médecin devient un monopole, concrétisé par des examens médicaux qui font l’objet d’une réglementation valable dans l’ensemble de la Suisse depuis 1877. Les hospices, qui recueillaient des populations diverses, se muent au cours du XIXe siècle en hôpitaux et cliniques. À la même époque apparaissent des institutions spécialisées, comme les maternités, les cliniques psychiatriques ou les sanatoriums pour tuberculeux. Simultanément, la prise en charge sanitaire, principalement exercée par des religieuses, se professionnalise sous l’autorité des médecins et se spécialise. Au cours de la seconde moitié du XXe siècle, les nouveaux médicaments, techniques opératoires et procédés d’examen entraînent un essor, une spécialisation et une technicisation de la médecine au point que la santé compte de nos jours parmi les principaux secteurs économiques: les pays industrialisés occidentaux lui consacrent 10% ou plus de leur produit intérieur brut.
Nouvelles formes de prévoyance: mutuelles et assurance-maladie
Jusqu’à la fin du XIXe siècle, les soins aux malades incombent principalement à la famille, qui doit aussi prendre en charge les honoraires des médecins et les médicaments. Parfois, en cas de grave maladie, les communes d’origine fournissent de l’aide et une assistance. Les soins médicaux professionnels sont donc réservés aux classes aisées. Depuis le milieu du XIXe siècle, l’industrialisation et la généralisation du travail salarié modifient le cadre de la politique de la santé. Exposés sans guère de protection aux risques de la maladie et de l’accident, les personnes salariées cessent d’être payées dès lors qu’elles ne peuvent plus aller travailler. Elles se retrouvent alors parfois obligées de demander assistance à leur commune d’origine. Dans ce contexte, des associations privées, des organisations professionnelles, des syndicats ou encore des employeurs fondent, à l’époque de l’industrialisation, des sociétés de secours mutuel dans le but notamment d’atténuer les conséquences de cette situation. Ces caisses se fondent pour la plupart sur le principe de la mutualité: les membres s’acquittent d’une prime et reçoivent en contrepartie une modeste indemnité journalière en cas de maladie, qui permet de compenser en partie la perte de gain. Elles étendent plus tard leur activité au remboursement des frais de traitement. Elles connaissent un essor avant la Première Guerre mondiale, et, en 1914, 10% de la population sont assurés auprès d’une caisse-maladie. L’affiliation concerne nettement plus les hommes que les femmes. Les médecins voient ainsi augmenter le nombre de patients pour lesquels leurs honoraires sont fixés dans les conventions tarifaires conclues avec les caisses.
En 1883, l’Empire allemand introduit un nouveau régime de prévention des risques, qui généralise le modèle de la mutuelle privée: l’assurance-maladie sociale, obligatoire pour une grande partie de la population. En 1890, la Suisse adopte à son tour la base constitutionnelle du régime obligatoire de l’assurance-maladie. Toutefois, le peuple rejettera à une nette majorité, en 1900, le projet de loi qui concrétise l’article constitutionnel. Il refuse ainsi le modèle allemand d’une assurance obligatoire gérée par des caisses-maladie mises en place par les autorités et financée par des cotisations salariales avec participation de l’employeur. Après ce revers, Berne abandonne le projet de rendre l’assurance-maladie obligatoire dans la nouvelle version de la loi sur l’assurance-maladie et accidents (LAMA), qui date de 1912.
La Confédération encourage le principe de l’assurance de façon indirecte. Ainsi, les caisses-maladie peuvent percevoir des subsides fédéraux si elles sont reconnues. De surcroît, la LAMA autorise les cantons à introduire l’obligation de s’assurer contre la maladie sur leur territoire, possibilité dont la moitié environ d’entre eux tireront parti. Certaines villes optent elles aussi pour le régime obligatoire de l’assurance, même si les systèmes adoptés ne visent que certaines catégories, comme les enfants ou les faibles revenus. En règle générale, ces régimes n’assurent que les frais de traitement, pas la perte de gain. En théorie, les cantons auraient pu fonder des caisses-maladie publiques, mais ils ont presque tous préféré déléguer l’exécution de l’assurance-maladie obligatoire aux nombreuses caisses existantes, ce qui a favorisé un morcellement du système des caisses qui perdure aujourd’hui. Après la Première Guerre mondiale, le nombre de personnes assurées contre la maladie augmente lentement: en 1940, la moitié de la population est assurée contre la maladie; en 1980, presque la totalité. À la fin du XXe siècle, des lacunes persistent toutefois, dans les soins hospitaliers ou les indemnités journalières en cas de maladie. En 1990, la moitié seulement des personnes actives sont assurées contre la perte de gain en cas de maladie.
Le long chemin vers l’assurance obligatoire
Au cours du siècle passé, plusieurs initiatives visant à généraliser l’obligation de s’assurer contre la maladie échouent. Pendant la Seconde Guerre mondiale et sous l’impulsion du « rapport Beveridge », des voix s’élèvent en Suisse pour demander une sécurité sociale nationale (qui aurait couvert le risque de maladie). Toutefois, ces propositions sont un échec, car le renforcement des institutions fédérales se heurte à une vive résistance, au nom du refus de la centralisation et au motif de l’augmentation des coûts. À la fin de la guerre, alors que des pays comme la France et le Royaume-Uni mettent en place une sécurité sociale plus ou moins universelle, les autorités suisses se concentrent sur le développement de l’AVS. En 1949, un renforcement modeste de l’État fédéral dans le domaine de la politique de la santé, sous la forme de l’assurance fédérale contre la tuberculose, échoue en votation. Les votants rejettent en 1974 tant le régime obligatoire de l’assurance-maladie qu’une protection élargie contre les risques onéreux (longues hospitalisations ou perte de gain). En 1994 enfin, la loi sur l’assurance-maladie (LAMal) est adoptée: elle institue l’assurance-maladie obligatoire et la couverture intégrale des soins hospitaliers. Les indemnités journalières ne sont pas incluses dans ce régime obligatoire, et c’est une exception par rapport à ce qu’on peut observer dans les régimes d’assurance-maladie en Europe. La poursuite du versement du salaire, limitée dans le temps, est réglée par le droit du travail et les conventions collectives. Les salariés non assurés, s’ils en ont les moyens, peuvent conclure à leurs seuls frais une assurance complémentaire facultative pour couvrir le risque de perte de gain.
L’introduction tardive d’un régime obligatoire universel dans l’assurance-maladie et la part importante des dépenses assumées par les assurés rapprochent l’évolution du système de santé suisse du modèle états-unien. En effet, les assurances-maladie privées dominent aussi aux États-Unis, où l’obligation de s’assurer a été introduite plus tard encore qu’en Suisse. À la différence des États-Unis, la LAMA règle dès 1912 les prestations et le financement des assureurs privés. Autre différence, les contributions financières des pouvoirs publics profitent en Suisse à l’ensemble des assurés d’une caisse-maladie et non pas seulement aux groupes de population dans le besoin. Par le rôle important qu’y jouent traditionnellement les institutions privées et de la société civile, par exemple les caisses-maladie et les mutuelles, le système suisse est aussi comparable à la situation qui prévaut en France et en Allemagne. Si, en Suisse et en Allemagne, ce sont principalement les caisses-maladie et en fin de compte les assurés qui sont responsables de fournir les ressources financières, les systèmes de santé français et britannique misent davantage sur les contributions budgétaires de l’État. C’est de systèmes centralisés comme le National Health Service britannique que le système de santé suisse diffère le plus. Dans l’ensemble, en comparaison internationale, il se distingue par le rôle prépondérant qu’y jouent les institutions privées et par son caractère fédéraliste. La surveillance des services de santé incombe aux directeurs cantonaux de la santé, dont la compétence est toutefois limitée par la LAMal. Si les lois-cadres sont édictées par la Confédération, ce sont les cantons qui sont responsables des dispositions d’exécution et de l’application. L’une des conséquences en est que le montant des primes diffère d’un canton à l’autre.
À long terme, la mise en place d’une assurance-maladie s’est accompagnée d’une hausse de la demande de prestations médicales. Ce sont surtout les régimes obligatoires que certains cantons et certaines villes ont instaurés qui ont permis aux classes modestes d’avoir davantage accès au système de santé, alors qu’elles n’avaient auparavant recours au médecin qu’en cas d’urgence. En conséquence, les coûts de la santé publique ont eux aussi augmenté et des voix se sont élevées déjà durant l’entre-deux-guerres pour protester contre ce phénomène. Les caisses-maladie ont réagi en limitant les prestations remboursées et en augmentant la participation des assurés aux frais. L’essor des technologies médicales, le développement de l’industrie pharmaceutique et le développement des soins hospitaliers vont provoquer une nouvelle augmentation des coûts après la Deuxième Guerre mondiale. Pour la seule période de 1966 à 1989, les dépenses des caisses-maladie sont multipliées par 8,6, contre seulement 3,6 pour les salaires et 2,4 pour les prix à la consommation.
Jusqu’au milieu des années 1960, on considère toutefois cette progression comme un corollaire de l’essor de l’économie: le bien-être croissant doit aussi avoir comme pendant un système de santé « moderne ». Ce n’est qu’avec la crise du milieu des années 1970 que des efforts sérieux sont entrepris pour endiguer les coûts étatiques: en 1977, la Confédération gèle ainsi le montant des subsides versés aux caisses-maladie, ce qui fait bondir les primes payées par les assurés. La LAMal de 1994 renforce ce mouvement. Elle inscrit dans la législation le principe de la maîtrise des coûts et l’adoption de critères économiques dans l’administration de la santé. La LAMal prévoit en outre de favoriser des modèles d’assurance diminuant les coûts, d’augmenter fortement la participation des assurés aux coûts (franchises, quote-part) et d’améliorer tant la transparence que la rentabilité des soins médicaux. Mais ces mesures se révèlent bientôt insuffisantes. Aujourd’hui, il semble de plus en plus problématique de concilier les intérêts de toutes les parties prenantes (cantons, caisses-maladie, médecins, hôpitaux, industrie pharmaceutique, patients), ce qui explique l’échec de plusieurs projets de révision. Ainsi, les Chambres fédérales rejettent en 2010 un train de mesures visant à endiguer les coûts. En 2012, ce sont les votants qui disent non au projet de réseaux de soins de santé. Les propositions lancées par les partis de gauche vont dans une autre direction, celle d’une caisse publique unique. Cette idée échoue toutefois devant le peuple en 2014. En 2013, le Conseil fédéral présente sa stratégie « Santé2020 », qui vise une meilleure prise en charge des personnes âgées, un renforcement de la prévention et la mise en place de structures plus transparentes et mieux contrôlables dans le système de santé. Le principal enjeu de l’assurance-maladie sociale consiste toujours à combiner la stabilisation des coûts de la santé sans opérer de coupes claires dans les prestations.
Literatur / Bibliographie / Bibliografia / References: Lengwiler Martin, Rothenbühler Verena (2004), Macht und Ohnmacht der Ärzteschaft. Geschichte des Zürcher Ärzteverbands im 20. Jahrhundert, Zürich; Alber Jens, Bernardi-Schenkluhn, Brigitte (1992), Westeuropäische Gesundheitssysteme im Vergleich. Bundesrepublik Deutschland, Schweiz, Frankreich, Italien, Grossbritannien, Frankfurt am Main 1992; Grossmann Stefanie (2021), Pest, Spanische Grippe, Corona: Seuchen und ihre Bekämpfung, NDR, 11, https://www.ndr.de/geschichte/chronologie/Pest-Spanische-Grippe-Corona-Seuchen-und-ihre-Bekaempfung,seuchenbekaempfung100.html, Stand: 19.02.2021; HLS: Epidemien, Grippe; Kury Patrick (o. D.), Die Jahrhundertgrippe von 1918/19 in Zeiten von Corona, Stadt Geschichten Basel, https://www.stadtgeschichtebasel.ch/index.html, Stand: 24.02.2021; O. A. (20.12.2018), Infektionskrankheiten: Ausbrüche, Epidemien, Pandemien, Bundesamt für Gesundheit BAG, https://www.bag.admin.ch/bag/de/home/krankheiten/ausbrueche-epidemien-pandemien.html, Stand: 19.02.2021; O. A. (20.07.2018), Vergangene Epidemien und Pandemien, Bundesamt für Gesundheit BAG, https://www.bag.admin.ch/bag/de/home/krankheiten/ausbrueche-epidemien-pandemien/vergangene-epidemien-pandemien.html, Stand: 24.02.2021; O. A. (08.05.2020), Was Corona mit der „Spanischen Grippe“ verbindet – und was nicht, News Universität Basel; Vögele Jörg (2016), Epidemien und Pandemien in historischer Perspektive, Wiesbaden. HLS / DHS / DSS: Krankenversicherung; Gesundheitswesen.
(06/2021)